- 1 Coraz więcej rodziców odmawiających szczepienia dzieci (195 opinii)
- 2 Ciągle o czymś zapominasz? Przyjrzyj się diecie (11 opinii)
- 3 "Aparat za miliony niszczeje". Co dzieje się z pandemicznym tomografem? (54 opinie)
- 4 Niemal 180 marzeń do spełnienia. Czekają podopieczni hospicjum (13 opinii)
- 5 Poród na porodówce NFZ dramatycznym przeżyciem? "Odczłowieczona i odarta z godności" (323 opinie)
- 6 Dieta keto - magiczne rozwiązanie czy ukryte ryzyko? Odkrywamy fakty (95 opinii)
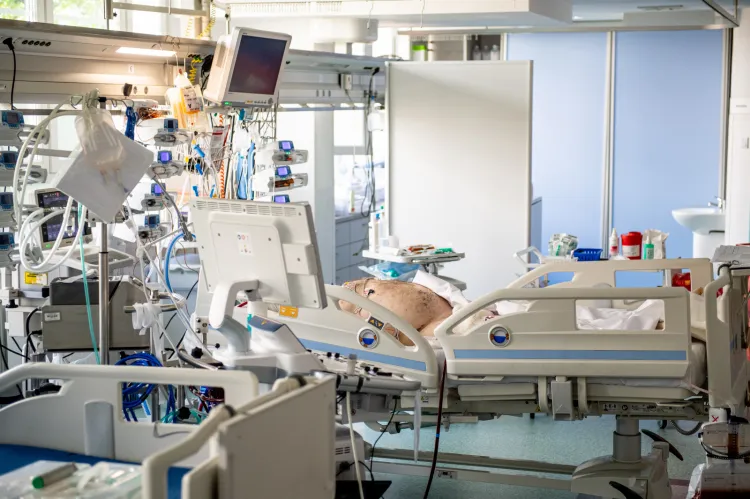
Sztuczne płuco ratuje życie chorym na COVID-19. Czym jest ECMO?
To urządzenie ratuje życie, gdy płuca już nie działają samodzielnie - ECMO nazywane jest terapią ostatniej szansy. Działa jak sztuczne płuco - sięgają po nie specjaliści, kiedy w przebiegu COVID-19 pacjentowi ze względu na ciężkie uszkodzenie płuc nie pomaga już respirator. Czym jest to urządzenie i jak pomaga? Odwiedziliśmy Oddział Kardiochirurgii Szpitala Specjalistycznego im F. Ceynowy w Wejherowie wchodzący w skład Szpitali Pomorskich, gdzie powstał w zeszłym roku jedyny wówczas na Pomorzu oddział leczenia skrajnej niewydolności oddechowej w przebiegu COVID-19 przy użyciu ECMO.
Wchodzimy na pierwszy na Pomorzu oddział leczenia skrajnej niewydolności oddechowej w przebiegu COVID-19 przy użyciu ECMO. Czy stworzenie takiego ośrodka wymagało wielu zmian?
Dr n. med. Krzysztof Jarmoszewicz, specjalista kardiochirurg, specjalista transplantolog, ordynator Oddziału Kardiochirurgii Szpitala Specjalistycznego im F. Ceynowy w Wejherowie: Musieliśmy się szybko przekształcić. Dwa lata temu nikt nie myślał o pandemii, więc robiliśmy, co mogliśmy, żeby się przygotować na przyjęcie zakażonych pacjentów z uszkodzonymi płucami. Trzeba było przygotować sale, stworzyć śluzy, wdrożyć procedury ochrony personelu, przegrupować zespół, zgromadzić sprzęt, a było niewiele czasu, bo już czekali pacjenci.
Na oddziale ECMO mamy siedem łóżek, jednak kiedy podłączona jest pełna aparatura, to praktycznie mamy tu o wiele mniej miejsca. Przy podłączeniu wszystkich urządzeń jeden pacjent zajmuje dwa stanowiska. Dlatego więcej niż trzech pacjentów na ECMO jednocześnie nigdy tu nie leżało.
Na tym samym oddziale kładliśmy też pacjentów kardiochirurgicznych z COVID-19, których trzeba było pilnie operować. Dodatkowo zostaliśmy zobligowani i do dziś pełnimy funkcję zabezpieczenia województwa na wypadek pilnych zabiegów kardiochirurgicznych u chorych zakażonych, na szczęście tych ostatnich było niewielu.
Czytaj też: Lekarze przeszczepili płuca u 42-latka. Zniszczył je COVID-19
Oddział został stworzony na początku listopada 2020. Zapotrzebowanie na taką terapię jest duże?
Od początku istnienia tego oddziału przebywało tu ponad 20 pacjentów. Myślę jednak, że zapotrzebowanie było i jest większe, ciągle są telefony z prośbą o podłączenie kolejnego pacjenta. My niestety jesteśmy ograniczeni liczbą miejsc, możliwościami personalnymi i sprzętowymi, bo jeden pacjent wymaga olbrzymiej atencji zespołu, zastosowania wielu urządzeń, licznych konsultacji interdyscyplinarnych, a przede wszystkim olbrzymiej pracy pielęgnacyjnej.
I tu chylę czoła przed naszymi pielęgniarkami, to one wykonują największą fizyczną pracę w ekstremalnych warunkach, w niewygodnych strojach. To od nich zależy wiele, one są stale przy chorych, nie lekarz, my wchodzimy w określonych porach, określonych celach, bezpośrednimi strażnikami życia pacjenta są pielęgniarki.
Czytaj też: "COVID to czysty chaos i straszna choroba". Relacja pacjenta szpitala tymczasowego
Jak wygląda leczenie skrajnej niewydolności oddechowej w przebiegu COVID-19?
To jest skomplikowane. W skrócie powiem, że terapię ostrej niewydolności oddechowej zaczynamy od respiratora. To jest pierwszy etap. Kiedy chory traci siły, nie może sam oddychać nawet przy użyciu wysokoprzepływowych dawek tlenu, wówczas konieczne jest podłączenie go do maszyny. Wtedy pacjent się uspokaja. Przy pomocy respiratora optymalizujemy proces oddychania, podajemy zazwyczaj wyższe stężenia tlenu niż fizjologicznie i obserwujemy, jak zachowa się saturacja i prężność tlenu we krwi. Jeśli to wystarcza i respirator pomaga, to dobrze, jest sukces, a dalsze godziny i dni pokażą, czy chory jest stabilny i czy natlenia się wystarczająco. Od tego momentu są dwie drogi.
Jedna to stopniowa poprawa, druga - niestety gorsza - to postępująca niewydolność płuc. Respirator wymaga coraz to bardziej agresywnych parametrów, sam staje się czynnikiem uszkadzającym, chory traci saturację, nie natlenia się właściwie i w tym momencie jest czas na drugi etap leczenia, czyli terapię ECMO.
Urządzenie to sztucznie natlenia krew. To, co dzieje się w płucach z wymianą gazów, teraz będzie odbywało się w oxygenatorze płucoserca. Zastosowanie ECMO to znak, że choroba postępuje, jednak nie wszystko jest stracone. Po podłączeniu ECMO terapia staje się jeszcze bardziej skomplikowana, dochodzi tu szereg dodatkowych czynności związanych z obsługą, jak również możliwość powikłań, które samo ECMO generuje.
Gdzie można zaszczepić się na COVID-19? Lista punktów szczepień w Trójmieście
ECMO to działanie ostatniej szansy?
Kiedy do gry wchodzi ECMO, to znaczy, że pacjent ma już w takim stopniu uszkodzone płuca, że nie jesteśmy w stanie w żaden sposób, nawet przy bardzo agresywnych nastawieniach respiratora i stosowaniu 100 proc. tlenu w mieszaninie oddechowej natlenić jego krwi tak, żeby przeżył. Musimy się wspomagać tym urządzeniem. Tak więc jest to ostatnia szansa, dalej jest już tylko transplantacja płuc.
Czym różni się działanie respiratora od aparatury ECMO?
Respirator to jest wspomaganie oddechu, ale przy założeniu, że pracują własne płuca, czyli wymiana gazowa odbywa się w płucach pacjenta, a respirator tylko optymalizuje wdech i wydech oraz powoduje to, że chory nie musi wykonywać wysiłku oddechowego. Chory jest uśpiony, to jest bardzo ważne. Lęk pacjenta duszącego się, walczącego o oddech, w poczuciu zagrożenia życia to bardzo niekorzystny czynnik dla mechaniki oddychania. Respirator i uśpienie pacjenta uspokaja chorego, optymalizuje, i to często wystarcza. Oddech staje się sztucznie generowany, doświadczony anestezjolog może tu zdziałać wiele, ma do dyspozycji szereg zmiennych parametrów, które może modyfikować, ale cały czas to płuca mają utlenowywać krew.
Statystyki są różne. Zauważamy, że przy wirusie z poprzedniego roku - tym, który jeszcze nie był zmutowany - odsetek wyleczeń był większy. Teraz przy brytyjskim wariancie jest zdecydowanie gorzej.Natomiast ECMO różni się od respiratora tym, że nie ma nic wspólnego z mechaniką oddychania. To urządzenie tylko natlenia krew, czyli to, co dzieje się w pęcherzykach płucnych, dzieje się w maszynie ECMO. To nie są urządzenia, które się zastępuje, to są urządzenia, które się wzajemnie wspomagają. Oczywiście można nastawić takie przepływy ECMO i wyłączyć respirator w ogóle, bo natlenianie będzie, ale płuca też muszą pracować. Nie możemy zostawić płuc bez pracy, bo taka jest fizjologia tego narządu, nie mogą nie pracować, gdybyśmy do tego dopuścili, tkanka płucna stałaby się trwale bezpowietrzna. ECMO i respirator zawsze pracują razem.
Kiedy stosujemy ECMO, nastawienia respiratora nie muszą być takie agresywne, możemy zejść znów do takich oszczędzających parametrów wentylacji i nie stosować 100 proc. tlenu, który na dłuższą metę jest toksyczny. Natlenianie pozaustrojowe ECMO pozwala nastawić respirator w trybie oszczędzającym, płuca będą pracowały, będzie generowany wdech i wydech, ale nie potrzeba już tak agresywnych nastawień. Cała wymiana gazowa odbywa się w ECMO, to jest istota tej terapii. Można powiedzieć, że płuca pracują na biegu jałowym, odpoczywają, co ma zapewnić im szybszą regenerację.
Dalej jest tylko czekanie na regresję zmian w miąższu płucnym. Oczywiście w międzyczasie leczymy chorego kompleksowo, zazwyczaj w tym okresie koronawirus nie odgrywa już istotnej roli. On już uszkodził miąższ płucny, zrobił swoje, dlatego zazwyczaj nie stosujemy terapii przeciwwirusowej, ona jest na wcześniejszych etapach. Teraz konieczna jest intensywna terapia wielonarządowa. Oczywiście skupiamy się na płucach, ale również monitorujemy pracę nerek, serca, dbamy o bilans wodno-elektrolitowy, żywimy chorego przez sondę, monitorujemy parametry zapalne, układ krzepnięcia itd. To cały skomplikowany wieloczynnikowy proces. I czekamy.
Czytaj też: Szpital tymczasowy od środka. "Leczymy bez względu na stan"
Ostatnia szansa po takiej terapii dla chorego to przeszczep?
Jeśli terapia nie przynosi oczekiwanych efektów, jedyną opcją jest przeszczep. O ile pacjent się kwalifikuje. Przeszczep oznacza porażkę leczenia płuc, kiedy myślimy o transplantacji, tych płuc już w zasadzie czynnościowo nie ma, nie widzimy żadnych szans na ich odzyskanie. Tu trzeba działać zdecydowanie, nie ma co przedłużać nieskutecznej terapii, bo mogą pojawić się powikłania.
Dalej takiego pacjenta rozpatruje zespół transplantacyjny. Trzeba przeanalizować szereg czynników, czy pacjent się kwalifikuje do przeszczepu, wykonać szereg badań wymaganych, to też nie jest łatwy i szybki proces.
Jak długo może trwać terapia ECMO i oczekiwanie na regenerację?
Przy tak ciężkiej, skomplikowanej i agresywnej terapii nie spodziewamy się, że powodzeń będzie 90 czy nawet 80 proc. Wielu naszych chorych tę walkę przegrało, ale też są i tacy, którzy dziś spacerują sobie po parku.Ile trzeba. Są nawet doniesienia o kilkumiesięcznych przypadkach pracy ECMO u pacjentów. Nie da się określić średniej. U jednego chorego poprawa może następować szybko, a u drugiego wolno, zwłaszcza jeśli dojdzie do nadkażenia bakteryjnego. Dlatego ważny jest wnikliwy monitoring i obserwacja.
Stale, często wykonujemy badania gazometryczne, co dwa dni rentgen płuc, raz w tygodniu tomokomputer. I czekamy, analizujemy, jak zmienia się obraz płuc, czy one się rozjaśniają, czy wręcz przeciwnie - stają się białe lub jak "plaster miodu", czy pojawiają się odmy. Jeśli pojawiają się odmy, to oznacza, że płuca zaczynają pękać, następuje rozpad tkanki płucnej, wtedy najczęściej zakładamy drenaże jam opłucnowych, z tych drenów wypływają kawałki płuca, to bardzo przerażający widok i nie oznacza nic dobrego.
W jakim wieku są pacjenci, których przyjmujecie?
Najstarszy pacjent miał 60 lat, najmłodszy ok. 30. Wiek jest bardzo ważny, bo im chory jest młodszy, tym moc regeneracji jego organizmu, a tym samym płuc jest większa. Terapia ma większe powodzenie. Starszy człowiek ma często inne schorzenia, np. cukrzycę, choroby wieńcowe i to przeszkadza w rokowaniu.
Kwalifikacja do terapii ECMO odbywa się na podstawie rozmowy lekarza prowadzącego pacjenta i lekarza kwalifikującego, czyli anestezjologa i kardiochirurga z naszego ośrodka. Zbierany jest wywiad, dokładne informacje o chorym. Są pewne czynniki, które dyskwalifikują z podłączenia do ECMO, np. skrajna otyłość. Ważna jest też długość stosowania respiratora. Widzimy, że im dłużej pacjent przebywa na respiratorze - na takiej agresywnej wentylacji - tym gorzej regeneruje się na ECMO. Nie można zbyt pochopnie podłączyć chorego do ECMO, gdyż z tą terapią wiążą się też poważne powikłania. Musimy mieć pewność, że jest to ostatnia deska ratunku.
Im szybciej stwierdzimy, że respirator nie da rady i podłączymy pacjenta do ECMO, tym lepiej. Przeciąganie terapii na respiratorze często oznacza, że na ECMO jest już za późno. Pamiętajmy jednak, że wszyscy dopiero uczymy się tej terapii, zbieramy o niej dane, wyciągamy wnioski, modyfikujemy zalecenia i przeciwwskazania. Nie możemy wejść z ECMO za wcześnie, choć to nie byłoby takie dramatyczne jak wejść zbyt późno.
Czytaj też: Rehabilitacja i powrót do targów. Wiadomo, co dalej ze szpitalami tymczasowymi
Zapotrzebowanie na aparaturę ECMO wzrosło w czasie pandemii?
Przed pandemią zapotrzebowanie na ECMO było minimalne, teraz wzrosło setki razy. Trzeba było zmobilizować w Polsce dostępne aparaty, wyznaczyć ośrodki, rozpropagować wiedzę o tej terapii, żeby szpitale wiedziały, że coś takiego w ogóle istnieje, a na początku pandemii było z tym różnie.
Później okazało się, że zaczyna brakować zestawów, oxygenatorów i kaniul do ECMO, bo producentów też zaskoczył nagły wzrost popytu. Mieliśmy do tej pory jedno takie urządzenie i może jeden przypadek w roku, teraz mamy trzy urządzenia i ponad 20 pacjentów leczonych w ciągu niecałych siedmiu miesięcy. To jest olbrzymi wzrost zapotrzebowania, co odzwierciedla skalę pandemii. Wszystkie dostępne aparaty w innych ośrodkach zostały użyte do leczenia niewydolności oddechowej. Przed pandemią to były sporadyczne aplikacje, teraz w skali kraju to są dziesiątki pacjentów wymagających tej terapii.
Szczepienia przeciw COVID-19 - wszystkie informacje
Jakie szanse daje pacjentowi ECMO? Jaka jest skuteczność tej terapii?
Staram się unikać określania szans w sposób matematyczny poprzez podawanie liczb. Powiem tak: gdyby nie zastosować terapii ECMO, pacjent nie miałby żadnych szans, a zastosowanie takiej terapii zawsze je daje.
Statystyki są różne. Zauważamy, że przy wirusie z poprzedniego roku - tym, który jeszcze nie był zmutowany, odsetek wyleczeń był większy. Teraz przy brytyjskim wariancie jest zdecydowanie gorzej. Wirus jest bardziej agresywny, wywołuje zdecydowanie bardziej intensywną zapalną reakcję, trudniej się go leczy. Nie wiem, jakie będą kolejne mutacje, ale ten na pewno jest gorszy.
Pamiętajmy o jednym, jeśli pacjent tu trafia, to już oznacza, że jest w bardzo złym stanie. Sama terapia ECMO, to też możliwość powikłań związanych z tym urządzeniem. ECMO to maszyna pompująca około 5 litrów krwi na minutę, krwi, która jest poddana sztucznemu procesowi utlenowania, to ma swoje konsekwencje, dlatego im dłużej terapia trwa, tym większe możliwości powikłań. Z czasem pojawia się coraz więcej powikłań związanych z przewlekłym zastosowaniem układu pozaustrojowego. Z tego powodu staramy się ostrożnie kwalifikować, a pracujące urządzenie odłączamy tak szybko, jak się da.
Przy tak ciężkiej, skomplikowanej i agresywnej terapii nie spodziewamy się, że powodzeń będzie 90 czy nawet 80 proc. Wielu naszych chorych tę walkę przegrało, ale też są i tacy, którzy dziś spacerują sobie po parku, są w domach z rodzinami i utrzymują z nami kontakt. To bardzo budujące dla naszego zespołu, to nas motywuje, sprawia, że widzimy nadal sens tej terapii.
Koronawirus w Trójmieście - wszystkie informacje
Jak wygląda wyjście z ECMO?
To jest dosyć skomplikowane. Są na to odpowiednie protokoły. My je trochę zmodyfikowaliśmy, kierując się naszym doświadczeniem. U nas wygląda to w dużym skrócie tak, że zaczynamy stopniowo skręcać przepływy gazów w ECMO, tym samym siła utlenowania urządzenia zmniejsza się stopniowo do zera. Widać to po tym, jak taka sama ciemna krew z ECMO wpływa do pacjenta i jak z niego wypływa. ECMO nadal pracuje, ale nie utlenowuje krwi. Oczywiście to się odbywa stopniowo i pod ścisłą obserwacją saturacji i gazometrii. Wracamy zatem do fazy respiratora, z tym że z nastawieniami nieagresywnymi.
Jeśli chory ma prawidłową gazometrię przez następne godziny, to uznajemy, że jego własne płuca nie wymagają wspomagania ECMO. To trwa czasami długo lub jest podzielone na kilka prób dzień po dniu, nie ma ścisłej reguły, musimy być pewni, bo gdy już odłączymy pacjenta, to jest to droga w jedną stronę. Dalej faza respiratora, ekstubacja, oddech własny, intensywna rehabilitacja i w końcu wypis z oddziału.
Droga powrotna z ECMO jest długa i skomplikowana. Chory, który opuszcza nasz oddział, nie jest zdrowy, jest chorym zdolnym do życia na własnym oddechu, ale długofalowe skutki niewydolności oddechowej i ciężkiego stanu mogą utrzymywać się długo.
Miejsca
Opinie wybrane
-
2021-05-19 10:11
Troszkę danych, wnioski niech kazdy wysnuje sam (3)
2017 - epidemia grypy - w szczytowym momencie 490 zajętych respiratorów w całej Polsce,
2021 - covid19 - w szczytowym momencie prawie 3600 zajętych respiratorów w całej Polsce- 18 3
-
2021-05-19 13:25
No i to są fakty, z których można wyciągnąć logiczne wnioski jak się ma coś w głowie
Ale nie, szury będą szukać poparcia swojej tezy, że "covid to tylko taka mniej letka grypa!!1!1" i "szczepionki to eksperyment medyczny po co to komu!1!!!11!"(jakby każdy lek nie był trwającym eksperymentem medycznym, ot choćby zespół Reye'a po świetnie znanej i bezpiecznej aspirynie)...
- 3 1
-
2021-05-19 10:57
Byłoby więcej gdyby były dostępne wraz z obsługą. (1)
Przymnijmy, że nienadające się do użytku respiratory kupione przez Szumowskiego od handlarza bronią wciąż stoją na cle na Okęciu.
- 6 3
-
2021-05-19 11:50
byles tam? skad to wiesz?
- 1 1
-
2021-05-19 12:28
ludzie maja tez inne powiklania po covidku
Dlaczego o tym cisza?
- 0 0
-
2021-05-19 10:25
Ile to już ludzi wykończył covid (4)
Osobiście znam dwie osoby 60 + jedna bardzo bliska które przegrały walkę o życie podłączonych do respiratora. Na ekmo nie miały szans w Gdańsku. Umarły tak nagle 3 tyg. I koniec
- 16 3
-
2021-05-19 12:07
Też znam, mój dziadek tak zmarł w 2004, 65lat (1)
Czyżby to też była jakaś koronka?
- 1 4
-
2021-05-19 12:33
Zniszczyło mu płuca do zera w trzy tygodnie ?
- 4 1
-
2021-05-19 11:54
Nie znam nikogo kto by zmarł przez 15 mscy na Covid (poza babcią znajomego 86 lat) (1)
Ale znam już 2 zgony krótko po zaszczepieniu. ktoś tu kogoś okłamuje. Pozostanmy wiec przy oficjalnych statystykach a te w marcu opublikowano i wynika z nich że statystyczna długość życia Polaków skróciła się tylko o 5% (i te 5% to tylko i wylacznie skutek celowego paraliży służby zdrowia i odmawiania ludziom leczenia - pokłosie tej
Ale znam już 2 zgony krótko po zaszczepieniu. ktoś tu kogoś okłamuje. Pozostanmy wiec przy oficjalnych statystykach a te w marcu opublikowano i wynika z nich że statystyczna długość życia Polaków skróciła się tylko o 5% (i te 5% to tylko i wylacznie skutek celowego paraliży służby zdrowia i odmawiania ludziom leczenia - pokłosie tej skandalicznej decyzji bedziemy zbierać rowniez w przyszlosci bo mamy armageddon jesli chodzi o nowotwory i choroby autoimmunologiczne - oczywiscie będą to wszystko klasyfikować jako Covidowe zgony a lewe testy PCR zrobią robote)
- 2 7
-
2021-05-19 13:34
Uwaga plaskoziemiec !
- 2 1
Portal trojmiasto.pl nie ponosi odpowiedzialności za treść opinii.